MedWiki Allgemein- & Viszeralchirurgie
Darmkrebs
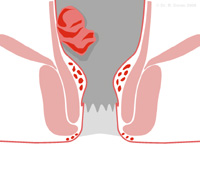
Die meisten Darmkrebs-Erkrankungen entstehen im unteren Darm. Die häufigsten Beschwerden sind Blutungen, Abgang von Schleim über den After, Störungen des Stuhlganges mit Verstopfung, aber auch Durchfällen, Gewichtsverlust. Schmerzen treten in frühen Darmkrebs-Stadien eher selten auf. Vorstufen des Darmkrebs sind die sogenannten Dickdarm- oder Mastdarmpolypen.
Gemeinsam mit dem Gastroenterologen (Internist mit Spezialisierung in Magen-Darm-Heilkunde) ist Ihr Proktologe der richtige Ansprechpartner für die Darmkrebsvorsorge.
Die Vorsorge-Darmspiegelung bietet die Möglichkeit Vorstufen des Darmkrebses zu entdecken und zu entfernen, bevor es zur Entartung kommen kann.
Wird eine Darmkrebserkrankung festgestellt, werden sofort die nötigen weiteren Untersuchungen und die Therapie geplant.
Analabszeß und Analfistel
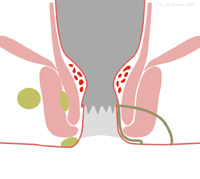
Unter einem Analabszeß versteht man eine abgekapselte Ansammlung von Eiter im Bereich des Enddarmes. Solche Abszesse können an verschiedenen Stellen am Enddarm auftreten. Die Ursache ist meist eine Entzündung der sogenannten Afterdrüsen, die zwischen den beiden Schließmuskeln eingebettet liegen und deren Ausführungsgänge in den sogenannten Krypten münden.
Ein Abszeß ist eine ernsthafte Erkrankung, da von hier aus Krankeitserreger in die Blutbahn gelangen und eine schwere Infektion des gesamten Körpers verursachen können.
Der Abszeß wird vom Proktologen / Chirurgen unter Narkose eröffnet oder vollständig entfernt. Die Wunde wird nicht verschlossen, sondern muß aus der Tiefe heraus heilen, da sonst das Risiko einer erneuten Entzündung zu groß ist.
Als Folge eines Analabszesses bleibt in nahezu allen Fällen eine Analfistel zurück. Diese ist ein Gang, der vom inneren des Darmes oder des Analkanales zur Haut führt. Dabei können die Fisteln innenseitig entlang des inneren Schließmuskels oder auch durch die Schließmuskeln hindurch ziehen.
Eine Analfistel sollte immer operativ entfernt werden, da es sonst zu wiederholten Abszessen mit zunehmender Schädigung der Schließmuskeln kommen kann.
Analekzem
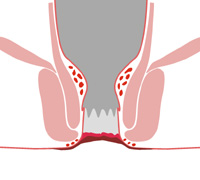
Unter Analekzem versteht man einen nässenden Ausschlag in der Afterregion. Die häufigste Ursache hierfür sind vergrößerte Hämorrhoiden; es entsteht jedoch auch durch falsche Gewohnheiten bei der Analhygiene.
Das Ekzem verursacht Juckreiz oder Brennen. Zur Linderung wird häufig in guter Absicht eine übertriebene und falsche Analhygiene betrieben. Es werden handelsübliche Feucht-Toilettenpapiere benutzt, in dem Bestreben eine sorgfältige und schonende Reinigung zu erzielen. Die Feucht-Tücher sind jedoch mit so zahlreichen verschiedenen Inhaltsstoffen versehen, daß bei der vorgeschädigten Haut schnell eine Überempfindlichkeit gegen die Reinigungsmittelchen auftritt – die Beschwerden werden schlimmer, es kann zu zusätzlichen Infektionen mit Bakterien oder Pilzen kommen. Auch Salben sind eher von Nachteil, da sie die Afterregion zusätzlich feucht halten.
Zur Behandlung des Analekzemes wird auf eine schonende Reinigung des Afters ausschließlich mit Wasser geachtet. Die Haut wird mit speziellen Pasten oder Lotionen getrocknet. Schließlich wird nach der Ursache für das Ekzem gesucht. Hierzu gehört wiederum die Enddarm-Spiegelung, mit deren Hilfe ein Hämorrhoidal-Leiden erkannt werden kann.
Marisken
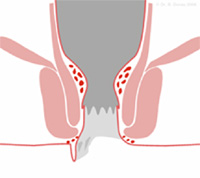
Marisken sind Hautläppchen, die den After umgeben. Sie können mehr oder weniger groß ausgeprägt auftreten. Marisken werden häufig mit Hämorrhoiden verwechselt. Sie können allerdings als Folge eines Hämorrhoidalleidens mit zunehmender Dehnung der Analhaut entstehen. Eine weitere Ursache für die Entstehung von Marisken sind abgeheilte Aftervenen-Thrombosen.
Marisken sind grundsätzlich gutartige Gebilde und bedürfen in der Regel keiner besonderen Behandlung. Sie können jedoch Probleme bei der Analhygiene bereiten. Unter Berücksichtigung der allgemeinen Empfehlungen zur Analhygiene lassen sich die Beschwerden meist beherrschen. Nur in Ausnahmefällen ist die operative Entfernung von Marisken erforderlich. Es sollte jedoch stets eine Untersuchung auf Hämorrhoiden erfolgen.
Aftervenen-Thrombose
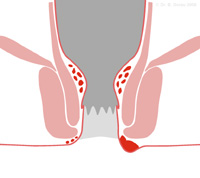
Die Aftervenen-Thrombose macht sich durch einen schmerzhaften Knoten am Afterrand bemerkbar. Es handelt sich um ein Blutgerinnsel in den kleinen Afterrandvenen, die hierdurch stark aufgeweitet werden können. Die Aftervenen-Thrombose wird häufig fälschlich als „äußere Hämorrhoiden“ bezeichnet.
Häufige Ursachen sind schwere körperliche Anstrengungen, die mit Pressen oder Anspannung der Bauch- und Atemmuskulatur einhergehen, wie beispielsweise das Heben schwerer Lasten oder bei Frauen während der Geburt.
Diese Knoten sind grundsätzlich ungefährlich und haben nichts mit den Thrombosen z. B. der Beinvenen zu tun. Häufig lösen sie sich von selbst wieder auf. Dies kann z. B. durch kurze, warme Sitzbäder unterstützt werden.
Bei sehr starken Schmerzen kann der Proktologe die Thrombose eröffnen und das Blutgerinnsel entfernen.
Als Folge von Aftervenenthrombosen können Läppchen der gedehnten Haut vernarben und zurückbleiben. Diese nennt man Marisken.
Hämorrhoiden
Unter Hämorrhoiden oder Hämorrhoidalleiden versteht man die Vergrößerung der Hämorrhoidalpolster, die für die feine Abdichtung des Analkanales gegenüber Luft und Flüssigkeiten verantwortlich sind.
Hämorrhoiden können eine Vielzahl verschiedener Beschwerden auslösen. Häufig fallen sie durch Afterjucken, Nässen und mehr oder weniger ausgeprägte Blutungen auf. Hämorrhoiden sind die häufigste Ursache für das Analekzem (nässender Hautausschlag).
Zur Entstehung von Hämorrhoiden tragen verschiedene Faktoren bei. Der wichtigste und gleichzeitig am besten zu beeinflussende Faktor ist das Stuhlverhalten. Angewohnheiten wie das Unterdrücken oder Erzwingen des Stuhlganges, langes Sitzen und Pressen, vor allem aber das Nachpressen führen zu einem Ausleiern der Schleimhaut und zur Erweiterung der Hämorrhoidalpolster.
Das Hämorrhoidalleiden wird in vier Grade eingeteilt.
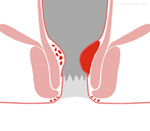
Bei Hämorrhoiden I.
Grades liegt lediglich eine Vergrößerung der Schwellkörper an Ort und Stelle vor. Sie sind nicht ohne Hilfsmittel sichtbar und auch nicht zu tasten. Beschwerden sind in erster Linie Nässen und Juckreiz, sowie gelegentlich helle Blutungen.
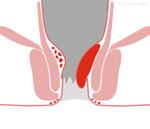
Bei Hämorrhoiden II.
Grades wölbt sich der vergrößerte Knoten beim Pressen aus dem After, schlupft aber von selbst nach Beendigung des Pressens wieder zurück. Die Beschwerden sind ähnlich denen der erstgradigen Hämorrhoiden.
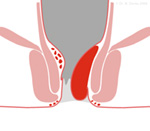
Hämorrhoiden III.
Grades sind so groß, daß sie beim Pressen aus dem After heraustreten und nach dem Stuhlgang mit dem Finger wieder zurück gedrückt werden müssen. Starke Blutungen sind jetzt seltener, da der Knoten häufig beginnt zu vernarben.
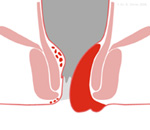
Hämorrhoiden IV.
Grades sind dauerhaft nach außen vorgefallen. Sie lassen sich nicht mehr in den After zurückdrücken. Bei einem so ausgeprägten Befund kommt es kaum noch zu Blutungen, jedoch zu Veränderungen der dauerhaft aus dem Darm vorgefallenen Schleimhaut.
Konservativ (ohne Operation)
Erstgradige Hämorrhoiden können sich unter Umständen ganz ohne Behandlung zurückbilden, wenn es gelingt die Auslöser für die Erkrankung herauszufinden und hier die nötigen Änderungen herbeizuführen.
Gelegentlich kann bei erstgradigen Hämorrhoiden auch die Verödung der Knoten mit einem Medikament erforderlich sein, das bei einer Enddarmspiegelung dort eingespritzt wird.
Bei zweitgradig (gelegentlich auch erstgradig) vergrößerten Hämorrhoiden besteht die Möglichkeit die vergrößerten Knoten mit Hilfe eines kleinen Gummiringes abzubinden, so dass die Knoten verkümmern, abfallen und mit dem Stuhl ausgeschieden werden. Dies ist ein bereits seit langem bewährtes und schmerzarmes Verfahren , dass im Rahmen unserer Sprechstunde ambulant durchgeführt wird.
Operativ
Bei fortgeschrittenem Hämorrhoidal-Leiden ist meistens die Operation erforderlich. Hierfür stehen verschiedene Methoden zur Verfügung, die von uns in Abhängigkeit von dem Befund gewählt werden.
Muss nur ein Knoten entfernt werden, so kann dies unter Umständen auch ambulant erfolgen. Bei zwei oder mehr Knoten empfehlen wir aus Gründen der effektiveren Schmerztherapie, der Kontrolle des ersten Stuhlganges und der Möglichkeit der Nachblutung die stationäre Behandlung für 3-4 Tage.
Nach der Operation ist für einen Zeitraum zwischen 2 und 8 Wochen mit Nässen, gelegentlichen leichteren Blutungen und abnehmender Schmerzhaftigkeit zu rechnen.
In den meisten Fällen sind die Beschwerden nach 8 Wochen vollständig abgeklungen.
Afterriß (Analfissur)
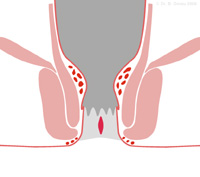
Der Afterriß ist ein sehr schmerzhafter Einriß der Haut des unteren Analkanales. Typisch sind starke brennende oder stechende Schmerzen während und nach der Stuhlentleerung. Dazu finden sich häufig helle Blutspuren am Toilettenpapier, gelegentlich auch größere Blutmengen, die dem Stuhl aufgelagert sind.
Die häufigste Ursache für die Entstehung eines solchen Risses ist meist eine zu starke Spannung der Schließmuskulatur. Dies führt zu einer schlechteren Durchblutung der Haut im Analkanal und in der Folge zum Einreißen der Haut. Die starken Schmerzen, die hierdurch verursacht werden führen wiederum zu einer Verkrampfung der Schließmuskulatur, so daß sich ein Teufelskreis aus Schmerz und Schließmuskelspannung entwickelt. Eine weitere Ursache für Afterrisse können auch Entzündungen der Krypten oder kleine Fisteln im Afterbereich sein.
Frisch aufgetretene Afterrisse können von selbst abheilen. In der anfänglichen, schmerzhaften Phase können hier schmerzlindernde Salben hilfreich sein. Bleibt der Riß länger als vier Wochen bestehen, so sprechen wir von einem chronischen Afterriß.
Beim chronischen Afterriß ist mit einer selbstständigen Ausheilung nicht mehr zu rechnen. In diesem Fall sollte die Spannung der Schließmuskulatur gesenkt werden. Hierzu verwenden wir Salben mit Medikamenten, die in der Lage sind die Schließmuskulatur zu entspannen. Der Behandlungsversuch mit der Salbe wird von uns normalerweise für 8 Wochen durchgeführt. Kommt es innerhalb der ersten vier Wochen nicht zu einer deutlichen Besserung, so ergänzen wir die Behandlung um einen Analdehner, mit dem die Schließmuskulatur vorsichtig gedehnt wird.
Besteht der Riß schon sehr lange, haben sich häufig narbige Veränderungen an den Schleimhauträndern gebildet. Mit einem Erfolg der oben geschilderten konservativen Behandlung ist dann nicht mehr zu rechnen. In diesem Fall, oder auch bei Erfolglosigkeit der Salben-Behandlung sollte der Afterriß operativ entfernt werden, da bei dauerhaftem Fortbestehen des Risses auch Schädigungen des Schließmuskels und die Ausbildung von Fisteln die Folge sein können. Die Ausschneidung des Afterrisses kann in den meisten Fällen ambulant erfolgen.
